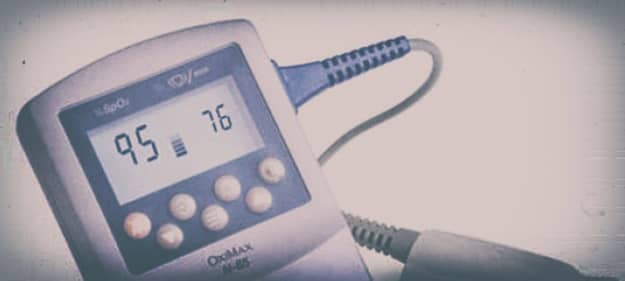
Pourquoi utiliser un oxymètre de pouls ?
L’oxygène (O2) est transporté des poumons aux tissus par le sang. L’O2 est soit fixé à l’hémoglobine, soit libre dans le sang. Cependant, la quantité d’O2 libre dans le sang est minime comparée à la quantité fixée à l’hémoglobine, et ne participe pas de façon significative à la quantité totale d’O2 dans le sang. La quantité d’O2 dans le sang peut donc diminuer suite à une diminution de la concentration en hémoglobine (saignement, anémie etc …) ou par la diminution de la proportion d’hémoglobine ayant fixé de l’O2. Cette proportion est appelée la saturation de l’hémoglobine en oxygène dans le sang artériel (SpO2).
L’oxymètre de pouls mesure la SpO2, s’il détecte un pouls. Il ne mesure pas la concentration en hémoglobine cependant. Cet appareil mesure aussi la fréquence cardiaque. Certains appareils fournissent une courbe similaire à une courbe de pression artérielle directe appelé courbe photoplethysmographique (voir figure 1). Cette courbe représente la variation de diamètre des artères au cours du temps.
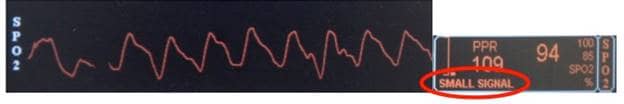
figure 1 : Courbe typique sur un oxymètre de pouls. L’encadré avec le texte en orange est issu de l’analyse du signal. La fréquence cardiaque (109) et la saturation (94) y sont données. Remarquez la mention « small signal » entouré en rouge indiquant un signal de mauvaise qualité, malgré une apparence tout à fait normale de la courbe : l’amplitude de la courbe ne reflète pas la qualité du signal car le gain est souvent automatiquement réglé.
Avantages de l’oxymètre de pouls
- Non invasif
- Installation rapide et facile
- Suivi continu
- Présence d’un signal sonore
Désavantages de l’oxymètre de pouls
- Alerte tardive des problèmes respiratoires : sous air ambiant (21% O2), la SpO2 est proche de 100%. Même sous anesthésie avec 100% O2, la saturation ne dépassera pas 100%. La SpO2 sous anesthésie (avec 100% oxygène) ne devrait donc pas descendre en dessous de 100% à moins d’un problème majeur dans les échanges respiratoires (voir figure 2 pour explication).
- De nombreux facteurs peuvent interférer avec la lecture, dont entre autres, la qualité du pouls (vasoconstriction, compression des vaisseaux par la sonde), les arythmies, les caractéristiques de l’hémoglobine (methémoglobine, carboxyhémoglobine etc …), les mouvements du patients, la pigmentation de la peau ou des muqueuses, la présence de lumière ambiante. L’amplitude de la courbe ne reflète pas la qualité du signal car le gain est souvent automatiquement réglé; l’amplitude ne devrait donc pas être utilisé pour évaluer la qualité du signal et des données obtenues (voir figure 1).
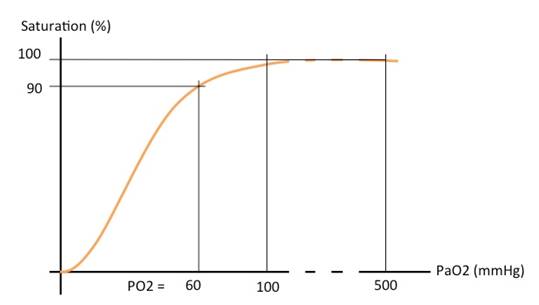
Figure 2 : Courbe de dissociation de l’hémoglobine. La pression partielle en oxygène dans le sang artériel (PaO2) détermine la saturation (SpO2). À l’air ambiant, la PaO2 est d’environ 100 mmHg, ce qui correspond à une SpO2 d’environ 100%. Par contre, sous anesthésie avec de l’oxygène pur, la PaO2 serait d’environ 500-600 mmHg, et la saturation toujours de 100%. Pour que la saturation descende en dessous de 100% alors qu’un animal est anesthésié, la PaO2 doit descendre en dessous de 100 mmHg, il faut donc une atteinte assez sévère.
Quand et comment utiliser l’oxymètre de pouls ?
L’hypoxémie fait partie des risques communs à tout patient anesthésié.
L’utilisation d’un oxymètre de pouls avant le début d’anesthésie fait partie de la “checklist de sécurité chirurgicale” conçue par l’organisation mondiale de la santé en médecine humaine. De plus, l’oxymètre de pouls est facile et rapide à installer et devrait donc être utilisé pour tous les patients dès que le niveau de sédation le permet, et devrait continuer jusqu’au réveil. Le suivi de la fréquence cardiaque et de la saturation en continue par le signal sonore est utile lors de l’induction, surtout pour les patients à risque (pneumonie, problème cardiaque, sepsis etc …).
Une saturation en dessous de 90% est considérée critique pour le patient.






